Do metod stosowanych w redukcji zmian barwnikowych możemy zaliczyć: metody laserowe, dermabrazję, mikrodermabrazję, krioterapię, peelingi chemiczne, metody chi- rurgiczne oraz kosmetyki i leki rozjaśniające.
Skuteczne i bezpieczne usunięcie posło- necznych zmian barwnikowych powinno być przede wszystkim poprzedzone komplekso- wą diagnostyką. Należy zwrócić szczególną uwagę na zmiany barwnikowe, które mogą sugerować wczesne cechy zmian nowotworo- wych. Oprócz techniki i procedur usuwania zmian barwnikowych, równie istotna jest odpowiednia profilaktyka, czyli ograniczenie ekspozycji na promieniowanie UV. Słowa kluczowe: hiperpigmentacyjne zmiany barwnikowe, ostuda, plamy soczewicowate, pozapalne zmiany hiperpigmentacyjne
Wstęp
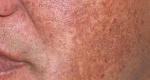
Przebarwienia oraz plamy barwnikowe na skórze szcze- gólnie twarzy i rąk pojawiają się po intensywnym ekspo- nowaniu skóry na promieniowanie słoneczne.
Efekt ten nasila się wraz z upływającym wiekiem skóry. Po przerwie w ekspozycji skóry na intensywne promienio- wanie część przebarwień znika lub zmniejsza się, część pozostaje. Przy okazji poruszania tematu plam barwni- kowych, należy zaznaczyć, że nie tylko promieniowanie słoneczne może być przyczyną ich powstawania. Choro- by wątroby, zaburzenia gospodarki hormonalnej, choroby skóry czy też stosowanie niektórych leków mogą wywoły- wać efekty podobne do przebarwień posłonecznych.
Przeciętnie po 60. roku życia zaczynają pojawiać się pla- my starcze. Są to przebarwienia, które mają istotny wpływ na percepcję wieku skóry. Zmiany pigmentacyjne są bardzo ważnym czynnikiem wpływającym na subiektywną per- cepcję wieku. Usunięcie wszystkich zmian barwnikowych i rozjaśnienie kolorytu skóry (w badaniach prowadzonych na modelu cyfrowym) zmieniało subiektywną percepcję wieku nawet o 20 lat. Przebarwienia skóry są zatem czyn- nikiem, na który należy zwrócić szczególną uwagę, ponie- waż mogą one „dodawać” więcej lat niż inne zmiany wyni- kające ze starzenia się skóry, jak np. zmarszczki.
Do najważniejszych zmian hiperpigmentacyjnych indu- kowanych promieniowaniem UV należą: plamy soczewico- wate posłoneczne, ostuda (melanodermia) oraz pozapalne zmiany hiperpigmentacyjne.
Cel pracy
Celem pracy jest przedstawienie przy- czyn powstawania zmian hiperpigmen- tacyjnych wywołanym promieniowa- niem UV oraz ich ocena. W zależności od stopnia nasilenia przebarwień sto- suje się różne metody ich usuwania.
 Rodzaje zmian
Rodzaje zmian
Plamy soczewicowate posłoneczne
Pojawiają się przede wszystkim na nie- chronionych częściach ciała: na twarzy, dekolcie, dłoniach, i są wynikiem chro- nicznej ekspozycji na promieniowanie UV, co powoduje przewlekły stan zapal- ny. Stan zapalny indukuje z kolei kaskadę endotelin naskórkowych, czego efektem jest wzrost aktywności melanocytów i zwiększona produkcja melaniny. Plamy soczewicowate posłoneczne są zmiana- mi, które nie mają tendencji do samoist- nego ustępowania. Można natomiast za- obserwować ich sezonową zmianę barwy. W miesiącach o dużym nasłonecznieniu plamy te stają się ciemniejsze, natomiast późną jesienią i zimą mają tendencję do samoistnego rozjaśniania. Jednocześnie brak ekspozycji na promieniowanie UV zmniejsza średnice plam posłonecznych. Sugeruje to wpływ promieniowania UV również na już powstałe zmiany.
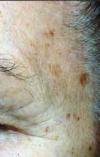
Oświetlenie skóry promieniowaniem ultrafioletowym o odpowiedniej długości fali pozwala na dokładniejsze zobrazowanie zmian barwnikowych (Fot. 1, 2, 3). Jednocześnie w świetle UV widoczne są zmiany barwnikowe, które jeszcze nie są do- strzegalne w świetle białym. Należy przyjąć, że brak od- powiedniej pielęgnacji skóry uwidoczni te zmiany, które obecnie widoczne są tylko w świetle UV.
Ostuda
Ostuda jest zaburzeniem hiperpigmentacyjnym wystę- pującym najczęściej na twarzy w postaci symetrycznych zmian. Ostuda zdecydowanie częściej występuje u kobiet niż u mężczyzn, a do czynników indukujących jej po- wstawanie, poza promieniowaniem UV, zalicza się cią- żę, menopauzę, niektóre leki hormonalne oraz niektóre składniki kosmetyków. W przypadku ostudy melanina występuje nie tylko w naskórku, ale również w wyższych warstwach skóry właściwej. Ponadto w przebiegu tej zmiany barwnikowej nie stwierdza się wyraźnej kom- ponenty zapalnej, a także nie występuje wyraźny wzrost ilości melanocytów. Taki obraz histopatologiczny zmiany wskazuje na wzrost ilości czynników indukujących me- lanogenezę w obrębie keratynocytów i fibroblastów.
Zmiany pozapalne
Stan zapalny skóry może prowadzić do pozapalnych zmian pigmentacyjnych. Najczęstszą przyczyną hiperpigmentacyj- nych zmian pozapalnych jest ekspozycja na promieniowanie UV. Mechanizm powstawania takich zmian wynika z faktu, że mediatory stanu zapalnego silnie stymulują melanocyty do produkcji melaniny. Ponadto wolne rodniki powstające w skórze poddanej działaniu promieniowania UV również indukują proces melanogenezy. Melanina powstająca w wy- niku stymulacji melanocytów przez czynniki zapalne może wnikać do skóry właściwej, gdzie jest pochłaniania przez ma- krofagi, tworząc melanofagi. W takiej postaci melanina może pozostawać w skórze bardzo długo, czego wyrazem jest brak tendencji do samoistnego zanikania tego typu zmian.
Metody oceny zmian barwnikowych
W celu zdiagnozowania zmian pigmentacyjnych i przygo- towania do określonych zabiegów wykorzystuje się rożne skale oceny. Najczęściej spotykane to: skala MASI, skala hiperpigmentacji Taylora i Skin Color Chart® oraz skala hiperpigmentacji Robertsa, dermatoskopia.
Skala masi
Kimbrough-Green wraz ze współpracownikami wprowadził skalę ilościową nasilenia zmian w przebiegu ostu- dy. Skala MASI (Melasma Area and Severity Index) określa nasilenie zmian pod kątem trzech kluczowych czynników: powierzchni zmiany (P), koloru (K) oraz jednorodności hiperpigmentacji (J). Oceny dokonuje się w czterech re- jonach twarzy: czoło, lewy policzek, prawy policzek, bro- da. Aby obliczyć nasilenie ostudy wg skali MASI, należy w pierwszej kolejności określić, jaki procent powierzchni (P) zajmuje zmiana w obrębie jednego z czterech regionów podlegających analizie: 1 = <10%, 2 = 10 – 29%, 3 = 30 – 49%, 4 = 50 -69%, 5 = 70 – 89%, 6 = 90 – 100%.
Następnie należy ocenić kolor zmiany (K) wg następują- cego schematu:
0 = skóra bez oznak przebarwień 1 = bardzo słabo widoczne przebarwienia 2 = łagodna hiperpigmentacja 3 = umiarkowana hiperpigmentacja 4 = intensywna hiperpigmentacja.
Jednorodność zmian (J) definiuje się następująco: 0 = brak przebarwień 1 = niewielkie plamki 2 = większe plamy (poniżej 1,5 cm średnicy) 3 = plamy o średnicy powyżej 2 cm 4 = jednorodnie przebarwiona skóra bez obszarów wolnych od zmian hiperpigmentacyjnych.
Współczynnik MASI jest wynikiem równania: Czoło 0,3(K+J)A + prawy policzek 0,3(K+J)A + lewy policzek 0,3(K+J)A + broda 0,1(K+J)A
Skala hiperpigmentacji Taylora i skin color chart®
Skala Taylora jest prostą skalą optyczną określającą kolor zmiany barwnikowej. Skala składa się z 15 plastikowych kart, które przykłada się do zmiany, porównując kolor zmiany z kolorem szablonu. W skali Taylora na każdej z kart jest 10 wzorcowych kolorów, co daje w sumie 150 wzorców, do których porównywany jest kolor zmiany. Na bardzo po- dobnej zasadzie działa system Skin Color Chart® opraco- wany przez firmę L’Oreal. Zawiera on 52 karty wzornikowe, do których przyrównuje się kolor zmiany. System Skin Co- lor Chart® pozwala określić nie tylko kolor zmiany, ale rów- nież jej odcień, czyli zakres barwy pomiędzy żółtym a czer- wonym, dla każdego z kolorów umieszczonych we wzorniku.
Określenie koloru zmiany hiperpigmentacyjnej przy po- mocy tych dwóch skal wizualnych jest proste i nie wymaga żadnego przeszkolenia, pomimo że różnice w odcieniach dla poszczególnych wzorników są minimalne. Jedynym wymaganiem jest odpowiednie oświetlenie, które warun- kuje powtarzalność przeprowadzonych analiz. Optymalne natężenie oświetlenia powinno wynosić 1500 luksów.
Skala hiperpigmentacji Robertsa
Jest to siedmiopunktowa skala określająca pozapalne zmiany pigmentacyjne, a także ryzyko wystąpienia ta- kich zmian. Kategoryzacja w skali Robertsa opiera się o wywiad z pacjentem, badania kliniczne i rodzinny kon- tekst występowania zmian pigmentacyjnych.
Klasyfikacja zmian hiperpigmantacyjnych w skali Robertsa: 0 = hipopigmentacja 1 = minimalna przemijająca hiperpigmentacja trwająca poniżej 1 roku 2 = minimalna trwała hiperpigmentacja (powyżej 1 roku) 3 = umiarkowana przemijająca hiperpigmentacja (po- niżej 1 roku)
4 = umiarkowana trwała hiperpigmentacja (powyżej 1 roku) 5 = intensywna przemijająca hiperpigmentacja (poniżej 1 roku) 6 = intensywna trwała hiperpigmentacja (powyżej 1 roku).
Dermatoskopia
Dermatoskopia jest nieinwazyjną metodą oceny morfo- logii skóry i zmian skórnych. Pozwala na analizę zmian skórnych w różnym powiększeniu. Możliwe jest oświe- tlanie skóry promieniowaniem o różnej długości fali i o różnej polaryzacji co daje szerokie możliwości diagnostyczne. Najpopularniejsza jest dermatoskopia w świetle widzialnym, w świetle ultrafioletowym i podczerwonym.
Zastosowanie promieniowania o długości 700 – 900 nm (bliska podczerwień) do oświetlania skóry pozwala obrazo- wać przede wszystkim zmiany naczyniowe. Jest to związane z lepszym pochłanianiem tej długości fali przez hemoglo- binę. Możliwa jest ocena tylko powierzchniowych naczyń krwionośnych, ponieważ promieniowanie z tego zakresu długości fali wnika nie głębiej niż 3 mm w głąb tkanki.
W analizie zmian barwnikowych szczególne znacze- nie ma dermatoskopia z wykorzystaniem promieniowa- nia ultrafioletowego. Promieniowanie z zakresu UV jest silnie pochłaniane przez melaninę, co odzwierciedla się zmianą fluorescencji.
Niemniej jednak nawet doświadczony specjalista nie za- wsze jest w stanie za pomocą dermatoskopii odróżnić np. wczesnego czerniaka od znamienia dysplastycznego. Po- mocne w takim przypadku mogą być wideodermatoskopy, które pozwalają zapisać obraz zmiany, a następnie przeprowa- dzić jego analizę i przetwarzanie. Dzięki temu możliwa jest ilościo- wa analiza wszystkich aspektów morfometrycznych zmiany i ła- twiejsza diagnostyka różnicowa.
Jako narzędzie pozwalające przeprowadzić diagnostykę róż- nicową dla niezidentyfikowanych zmian barwnikowych wykorzy- stuje się również w badaniu in- -vivo mikroskopię epilumine- scencyjną.
Metody usuwania zmian barwnikowych
Dobór metody usuwania barwnikowych zmian posło- necznych zależy przede wszystkim od głębokości, na jakiej znajduje się barwnik. Jedną z najprostszych metod okre- ślających głębokość hiperpigmentacyjnych zmian barwni- kowych jest badanie z użyciem lampy Wooda. Polega ono na określeniu kontrastu we fluorescencji skóry i zmiany barw- nikowej oświetlonej lampą Wooda. Jeżeli pomiędzy zmia- ną barwnikową a skórą jest wyraźna granica, a więc duża różnica we fluorescencji, oznacza to, że melanina zgroma- dzona jest powierzchniowo (najczęściej naskórkowo). Brak wyraźnej zmiany we fluorescencji skóry względem zmiany barwnikowej po oświetleniu skóry lampą Wooda warunku- je występowanie barwnika w skórze właściwej lub na gra- nicy naskórka i skóry właściwej. Im płycej jest zlokalizo- wana zmiana, tym łatwiej i za pomocą szerszego spektrum metod można ją będzie usunąć.
 Bardziej wyrafinowaną, a jednocześnie skuteczniejszą metodą oceny dystrybucji melaniny w naskórku i skórze właściwej jest wykorzystanie SIA-skopii (SIAscopy). Me- toda ta, oparta na przeznaskórkowej analizie spektrofo- tometrycznej (SIA = Spectrophotometric Intracutaneous Analysis), pozwala na wizualizację obrazów skóry do 2 mm. Dzięki analizie widm w świetle widzialnym i podczerwo- nym możliwe jest określenie składu, koncentracji i poło- żenia podstawowych chromoforów skóry, w tym melaniny.
Bardziej wyrafinowaną, a jednocześnie skuteczniejszą metodą oceny dystrybucji melaniny w naskórku i skórze właściwej jest wykorzystanie SIA-skopii (SIAscopy). Me- toda ta, oparta na przeznaskórkowej analizie spektrofo- tometrycznej (SIA = Spectrophotometric Intracutaneous Analysis), pozwala na wizualizację obrazów skóry do 2 mm. Dzięki analizie widm w świetle widzialnym i podczerwo- nym możliwe jest określenie składu, koncentracji i poło- żenia podstawowych chromoforów skóry, w tym melaniny.
Wybór metody usuwania posłonecznych zmian barwni- kowych wynika z: przyczyn powstawania przebarwienia, rozległości ognisk hiperpigmentacji, lokalizacji, współist- nienia innych chorób i przede wszystkim od wspomnianej wyżej lokalizacji barwnika (naskórkowo lub śródskórnie).
Do metod stosowanych w redukcji posłonecznych zmian barwnikowych możemy zaliczyć: metody laserowe, dermabrazję, mikrodermabrazję, krioterapię, peelingi chemiczne, metody chirurgiczne oraz kosmetyki i leki rozjaśniające.
Lasery
Do usuwania zmian barwnikowych stosowane są zarówno lasery ablacyjne, jak i nieablacyjne. Niemniej jednak metodą bezpieczniejszą, dającą mniejsze ryzyko działań niepożąda- nych, jest zastosowanie laserów nieablacyjnych. Ponieważ melanina pochłania promieniowanie w szerokim zakresie długości fali, możliwe jest zastosowanie dużego spektrum la- serów: Nd:YAG KTP (532 nm), rubinowy (694 nm), aleksandry- towy (755nm), Nd:YAG (1064 nm). Do usuwania zmian barw- nikowych stosuje się również intensywne światło impulsowe (IPL). Zastosowanie IPL ograniczone jest jednak do zmian po- wierzchniowych u pacjentów o niskim fototypie.
Skuteczność zabiegu laserowego usuwania zmian barw- nikowych zależy od rodzaju zmiany, fototypu pacjenta, za- stosowanego sprzętu oraz umiejętności operatora. Najlepsze wyniki uzyskuje się przy usuwaniu piegów i posłonecznych plam soczewicowatych u pacjentów o jasnej karnacji przy zastosowaniu laserów Q-switched. W takim przypadku na- wet jeden zabieg może skutecznie usunąć tego typu zmiany. Powierzchniowy charakter piegów i posłonecznych plam soczewicowatych powoduje, że są one łatwe do usunięcia. Z drugiej strony, zmiany takie maja tendencję do nawracania przy kolejnej ekspozycji na promieniowanie UV.
Usuwanie ostudy za pomocą laserów i innych źródeł światła może wiązać się z licznymi działaniami niepożą- danymi – przede wszystkim nasiloną pigmentacją zmia- ny. Z tego powodu w pierwszej kolejności stosuje się sub- stancje wybielające. Najczęściej substancje wybielające stosuje się przez 6 tygodni i jeżeli taka forma terapii nie przynosi pożądanego skutku, należy rozważyć usuwanie ostudy metodami laserowymi.
Usuwanie barwnikowych zmian pozapalnych przy pomo- cy lasera może w niektórych przypadkach przynieść efekt odwrotny od oczekiwanego – zmiana ulegnie przyciemnie- niu. W związku z tym w przypadku zabiegu laserowego usu- wania zmian pozapalnych wskazane jest wykonanie testu na niewielkiej powierzchni zmiany w celu ewaluacji sku- teczności metody przy zadanych parametrach pracy lasera.
Zastosowanie laserów ablacyjnych – przede wszystkim CO2 i Er:YAG – ogranicza się przede wszystkim do usuwa- nia zmian z rozległymi ogniskami hiperkeratozy. Niemniej jednak niektórzy autorzy stosują również lasery ablacyjne do usuwania posłonecznych plam soczewicowatych [18-20].
Dermabrazja
Metoda ręcznego ścierania skóry. Ze względu na duże ry- zyko działań niepożądanych i powikłań rzadko stosowa- na jest do usuwania zmian posłonecznych. Można jednak w ten sposób usuwać zarówno ostudę, jak i posłoneczne plamy soczewicowate. Do powikłań po zabiegu dermabra- zji należy zaliczyć: bliznowacenie, rumień, przebarwienia pozapalne. Powikłania te częściej występują u pacjentów z wysokim fototypem. Skuteczność i bezpieczeństwo zabiegu dermabrazji w dużej mierze warunkowane jest umiejętnościami operatora wykonującego zabieg.
Mikrodermabrazja
Jest metodą złuszczania zewnętrznej części naskórka. Na- daje się więc do korekcji tylko najbardziej powierzchnio- wych zmian i w bardzo ograniczonym zakresie. Wykonu- jąc zabieg mikrodermabrazji można liczyć na niewielkie przejaśnienie piegów i posłonecznych plam soczewicowa- tych oraz na nieznaczne rozjaśnienie kolorytu cery. Ostu- da i pozapalne zmiany hiperpigmentacyjne zawierają barwnik zlokalizowany zbyt głęboko pod naskórkiem, aby zabieg mikrodermabrazji przyniósł jakikolwiek efekt.
Krioterapia
Polega na miejscowym wymrażaniu zmian barwnikowych przy użyciu kriogenu (ciekły azot, rzadziej ciekły podtlenek azotu, stały dwutlenek węgla). Ponieważ melanocyty są bar- dziej wrażliwe na niską temperaturę niż pozostałe komór- ki skóry, możliwe jest stosunkowo wybiórcze ich uszkadza- nie, bez tworzenia pęcherzy czy martwicy. Pod wpływem niskiej temperatury w melanocytach powstają kryształki lodu uszkadzające struktury komórki, co prowadzi do ich degradacji. Krioterapię można wykonywać metodą kontak- tową lub natryskową. Metoda ta jest szczególnie przydatna przy usuwaniu zmian z rozległą hiperkeratozą, kiedy złogi keratynocytów ograniczają penetrację światła lasera lub czynników chemicznych. Dużą zaletą stosowania metod krioterapeutycznych przy usuwaniu zmian barwnikowych jest niewielka bolesność lub nawet zupełna bezbolesność zabiegu. Metodą tą można usuwać zarówno posłoneczne plamy soczewicowate, jak i ostudę.
Peeling chemiczny
Zastosowanie peelingów chemicznych w usuwaniu ostu- dy jest „ostatnia deską ratunku”. Mogą one spowodować przekształcenie się ostudy w hiperpigmentacyjną zmianę pozapalną, dlatego też w pierwszej kolejności stosuje się miejscowo substancje wybielające. Jeżeli jednak ostuda zostanie poddana peelingowi chemicznemu, bardzo waż- ne jest odpowiednie przygotowanie skóry przed zabiegiem (pre-peel), aby zmniejszyć ryzyko takiej konwersji ostudy.
W usuwaniu plam soczewicowatych posłonecznych peelingi chemiczne są skuteczną i standardową techniką ich usuwania.
Substancje stosowane w korekcji zmian hiperpigmentacyjnych można podzielić na kilka kategorii w zależności od mechanizmu działania: a) inhibitory tyrozynazy: hydrochinon, rezorcynol, kwas kojowy, arbutyna, kwas azelainowy, azeilodigli- cynian potasu, glabradyna, aloesyna, wyciąg z morwy, kwas askorbinowy
b) chelatory miedzi: kwas elagowy, kwas kojowy
c) hamowanie glikozylacji tyrozynazy: glukozamina, N-acetyloglukozamina, tunikamycyna
d) inhibitory transferu melanosomów: niacynamid, in- hibitory proteazy
e) zahamowanie wiązania α-MSH do melanocytu: un-
decylenian fenyloalaniny
f) hamowanie melanogenezy: retinoidy
g) antyoksydanty: kwas askorbinowy, tokoferole
h) substancje przeciwzapalne: hydrokortyzon, fitoste-
role, kwas glicyretynowy
i) przyspieszanie złuszczania (odnowy komórkowej): retinoidy, kwas salicylowy, α-hydroksy kwasy, mo- nofosforan adenozyny.
Olejki eteryczne
Substancje pochodzenia roślinnego posiadają również zdolności delikatnego rozjaśniania oraz eliminowania przebarwień skóry. Do olejków eterycznych o takich właściwościach zaliczyć można przede wszystkim olej- ki cytrusowe - mandarynkowy (Citrus reticulata blanco), grejpfrutowy (Citrus paradisii lub Citrus grandis), drze- wa cytrynowego (Citrus limonum Risso). Oprócz swoich właściwości antybakteryjnych oraz silnie gojących, olejki eteryczne potrafią rozjaśniać koloryt poszarzałej oraz objętej przebarwieniami skóry. Należy jednak pamiętać, że olejki cytrusowe mają właściwości światłouczulające. Dobrym czasem do zabiegów z olejkami jest zima, jesień lub wczesna wiosna. Do najważniejszych przeciwwska- zań stosowania olejków eterycznych są: ciąża, okres kar- mienia piersią, alergie skórne, stosowanie leków opar- tych na kwasie salicylowym oraz jego pochodnych.
Zielarstwo jako wspomagająca forma leczenia przynosi dobre efekty również przy pielęgnacji skóry z problemami hiperpigmentacyjnmi. Obiecującym ziołem jest nagietek (Calendulae anthodium). Delikatnie rozjaśnia przebarwie- nia oraz eliminuje stany zapalne skóry, ponieważ posiada silne właściwości antybakteryjne oraz przeciwwirusowe. Na rynku jest wiele produktów na bazie nagietka [25, 26].
Podsumowanie
Do korekcji hiperpigmentacyjnych zmian barwnikowych stosuje się wiele substancji, również pochodzenia ro- ślinnego. Bardzo często są to kombinacje kilku komponentów o różnym mechanizmie działania, połączonych w celu zwiększenia skuteczności.
Skuteczne i bezpieczne usunięcie posłonecznych zmian barwnikowych powinno być przede wszystkim poprzedzone kompleksową diagnostyką. Należy zwrócić szczególną uwagę na zmiany barwnikowe, które mogą sugerować wczesne cechy zmian nowotworowych. Tech- niki i procedury stosowane do usuwania zmian barwni- kowych są równie istotne jak odpowiednia profilaktyka, czyli ograniczenie ekspozycji na światło słoneczne w go- dzinach południowych, stosowanie zewnętrznych prepa- ratów chroniących przed promieniowaniem UVA i UVB, noszenie odpowiedniej odzieży osłaniającej ciało.
Źródło: www.kosmetologiaestetyczna.com




















 Zmiany barwnikowe są wynikiem aktywowania melanocytów (melanosis) lub zwiększonej liczby melanocytów (melanocytosis). Czynnikiem mającym największy wpływ na indukowanie procesu melanogenezy jest promieniowanie ultrafioletowe. Zmiany barwnikowe, obok zmarszczek, są czynnikami, które w największym stopniu wpływają na subiektywną percepcję wieku człowieka. Do najczęściej występujących hiperpigmentacyjnych zmian barwnikowych skóry zalicza się: plamy soczewicowate, ostudę oraz pozapalne zmiany hiperpigmentacyjne. Krytycznym czynnikiem wpływającym na wybór metody usuwania zmian barwnikowych jest położenie barwnika. Do oceny lokalizacji głębokości zmiany (położenia barwnika) najczęściej stosuje się lampę Wooda lub naskórkową analizę spektrofotometryczną.
Zmiany barwnikowe są wynikiem aktywowania melanocytów (melanosis) lub zwiększonej liczby melanocytów (melanocytosis). Czynnikiem mającym największy wpływ na indukowanie procesu melanogenezy jest promieniowanie ultrafioletowe. Zmiany barwnikowe, obok zmarszczek, są czynnikami, które w największym stopniu wpływają na subiektywną percepcję wieku człowieka. Do najczęściej występujących hiperpigmentacyjnych zmian barwnikowych skóry zalicza się: plamy soczewicowate, ostudę oraz pozapalne zmiany hiperpigmentacyjne. Krytycznym czynnikiem wpływającym na wybór metody usuwania zmian barwnikowych jest położenie barwnika. Do oceny lokalizacji głębokości zmiany (położenia barwnika) najczęściej stosuje się lampę Wooda lub naskórkową analizę spektrofotometryczną. Rodzaje zmian
Rodzaje zmian Bardziej wyrafinowaną, a jednocześnie skuteczniejszą metodą oceny dystrybucji melaniny w naskórku i skórze właściwej jest wykorzystanie SIA-skopii (SIAscopy). Me- toda ta, oparta na przeznaskórkowej analizie spektrofo- tometrycznej (SIA = Spectrophotometric Intracutaneous Analysis), pozwala na wizualizację obrazów skóry do 2 mm. Dzięki analizie widm w świetle widzialnym i podczerwo- nym możliwe jest określenie składu, koncentracji i poło- żenia podstawowych chromoforów skóry, w tym melaniny.
Bardziej wyrafinowaną, a jednocześnie skuteczniejszą metodą oceny dystrybucji melaniny w naskórku i skórze właściwej jest wykorzystanie SIA-skopii (SIAscopy). Me- toda ta, oparta na przeznaskórkowej analizie spektrofo- tometrycznej (SIA = Spectrophotometric Intracutaneous Analysis), pozwala na wizualizację obrazów skóry do 2 mm. Dzięki analizie widm w świetle widzialnym i podczerwo- nym możliwe jest określenie składu, koncentracji i poło- żenia podstawowych chromoforów skóry, w tym melaniny.